骨粗鬆症(こつそしょうしょう)について
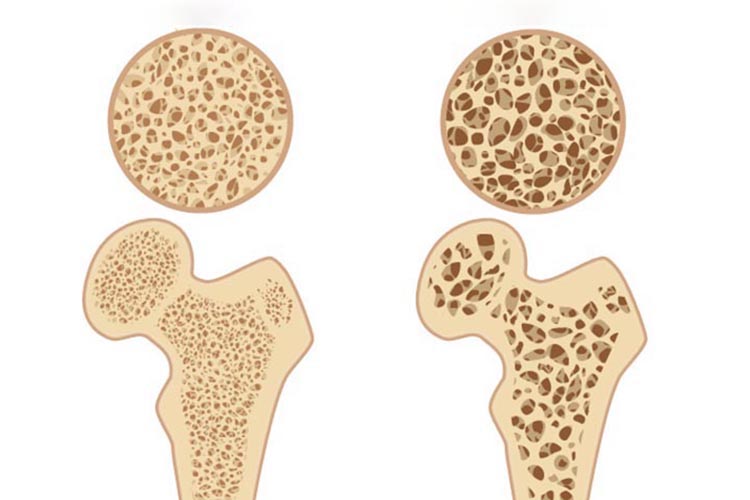
骨粗鬆症は、骨の量が減少し、骨が脆くなり、骨折しやすくなった病態のことを言います。原因には遺伝や内科的疾患に伴うものもありますが、加齢や閉経が原因で骨量が減ることがほとんどです。
骨粗鬆症は自覚症状かないため、知らぬ間に進行し、大きなケガにつながって、生活の質を大きく落としてしまう、実は非常に恐ろしい病気です。
骨の強度が弱くなり、わずかな衝撃でも骨折をしやすくなりますが、ほとんどの患者様が骨折するまでご自身が骨粗鬆症であることに気づいていません。
骨折してからでは、寝たきりになったり、行動範囲が狭くなり身体も弱っていってしまう可能性があります。予防や病気の進行遅らせるためには、まず検査をして自分の体の状況をチェックすることが重要です。特に50歳以上の女性の方は、定期的に骨粗鬆症の検査をすることをお勧めします。早期に発見し、治療を開始すれば、健康寿命を大きく伸ばすことにつながります。
●骨粗鬆症の症状
- 重いものを持つと背中や腰が激しく痛む
- 背中や腰の曲がりが目立つ
- 身長が縮む
- 転んだだけで骨折する
骨粗鬆症自体には自覚症状がないため、軽視されがちなのですが、転倒などのちょっとした衝撃だけで骨折する場合があり(脆弱性骨折)、そうすると日常生活動作(ADL)の低下を引き起こし、そのまま要介護となってしまえば、周囲の人の生活の質(QOL)にもかかわってしまいます。
骨粗鬆症について話を聞いてみたい方、骨密度を一度調べてみたい方など、お気軽に当院にご相談ください。
骨粗鬆症で引き起こされやすい脆弱性骨折は、以下のようなものがあります
| 脊椎圧迫骨折 | 背骨が押しつぶされたように変形するものです。重いものを持ったり、くしゃみなどでも発症し、知らないうちに起こっている場合もあることから「いつのまにか骨折」とも呼ばれています。コルセットで固定する保存療法、あるいは手術による治療となります。 |
|---|---|
| 大腿骨近位部骨折 | 太ももの付け根の骨に発生します。転倒や足を捻ることで発症し、強い痛みと内出血による腫れが見られることもあります。治療には手術とリハビリが必要です。 |
| 上腕骨近位端骨折 | 二の腕の方に近い部分の骨の骨折です。転んで手をついたり、肩から落ちるなどして発症します。骨折の程度によって固定して保存療法を取るか、手術を行うか決定します。どちらにしてもリハビリが必要になります。 |
| 橈骨遠位端骨折 | 手首の親指側にある骨の骨折です。転んで手をついたときに発症します。骨折の程度によって固定して保存療法を取るか、手術を行うか決定します。どちらにしてもリハビリが必要になります。 |
脊椎圧迫骨折や大腿骨近位部骨折を引き起こすと、寝たきりになる可能性が高くなります。
骨粗鬆症の原因としては、骨を形成するスピードより、骨を吸収するスピードの方が速くなってしまうためです。人間の骨は常に破骨細胞による骨吸収と、骨芽細胞による骨形成を行い、骨リモデリング(骨を新しく作り替えること)という新陳代謝をおこなっています。それが高齢になるとバランスが崩れ、骨形成<骨吸収 となってしまうことで、骨粗鬆症を発症します。
骨粗鬆症は現在、約10人に1人が有病と言われており、その多くが女性で、80歳以上の女性では2人に1人以上が骨粗鬆症に罹患しているとされています。これは女性ホルモンの一種で、骨の新陳代謝に際して骨からカルシウムが溶け出すのを抑制する働きがあるエストロゲンというホルモンが、閉経期に分泌量が低下することが影響しているとみられています。また、もともと女性は男性に比べて骨量が少なく、またダイエット等によってカルシウムの貯蓄量が少なくなっていることも、女性に多い理由と考えられています。
骨粗鬆症では、こうした加齢を要因とするものの他、カルシウム不足やビタミン不足、運動不足など生活習慣を要因とするものや。遺伝的な要因で発症するものもあります。これらは「原発性骨粗鬆症」とよばれます。この他、ステロイド剤の長期使用や関節リウマチ、多発性骨髄腫などの骨の病気、副甲状腺機能亢進症、甲状腺機能亢進症、クッシング症候群など、薬物や別の病気が誘因となるものを「続発性骨粗鬆症」と呼びます。
近年、男性も骨粗鬆症が増加傾向にありますが、これは糖尿病や慢性腎臓病など、生活習慣病が骨粗鬆症の誘因となっていることによるとみられています。これらの場合、骨密度は正常範囲でも、カルシウムとともに骨の重要な構成要素であるコラーゲンに問題が生じるためと考えられています。
骨粗鬆症を診断する際は、骨の強さを判定する指標である骨密度検査を行い、その数値で判定します。また、脊椎圧迫骨折が生じていないかどうかレントゲン検査を行ったり、骨の代謝を調べるために血液検査や尿検査を実施したりする場合もあります。また、25歳のころと比べて身長がどのくらい縮んだかも指標の一つになります
骨粗鬆症の検査
DEXA(DXA)法
DEXA(DXA)法は、高低2種類のX線を測定部位に照射することにより、その透過度をコンピュータで解析し、骨量を調べる方法です。この方法では骨量を単位面積で割った値で算出し、骨密度として表します。測定する骨は、肘から手首にある骨、腰の骨、太ももの付け根部分の骨です。短い時間で済むうえ誤差が小さく、放射線の被爆量も少ないため、安全性に優れるというメリットがあります。このためDEXA(DXA)法は現在、骨量測定における標準的な検査法として重視され、骨粗しょう症の精密検査や治療の経過観察、また骨折リスクの予測において非常に有用です。
骨代謝マーカーの検査
血液や尿によって骨代謝マーカーを調べることにより、骨吸収と骨形成のバランスがわかります。このバランスが崩れると、骨は弱くなります。また、骨吸収を示す骨代謝マーカーの高い人では骨密度の低下速度が速いため、骨密度の値にかかわらず骨折リスクが高くなっています。
X線検査
主に背骨のX線写真撮影を行い、骨折や変形が無いか、骨がスカスカになっていないかを確認します。骨粗鬆症と他の疾患との鑑別に必要な検査です。
身長測定
骨粗鬆症になると身長が縮みます。一般的には、25歳の頃の身長と比べてどのくらい縮んでいるかを調べます。25歳時より4cm以上低くなっている場合は、それほど低くなっていない人と比べ、骨折する危険性が2倍以上高いという報告があります。
当院の骨密度検査

当院ではDXEA(DXA):Dual Energy X-ray Absorptiometry法という方法で骨密度検査をしています。「橈骨(肘から手首にある骨)」で測定するため座った状態で検査可能です。
約15秒で測定が出来るため、患者様への負担や放射線被爆線量が少なく済みます。
上記の検査の上、下記の条件に当てはまる場合、骨粗鬆症と診断されます。
- 脆弱性骨折のうち、「脊椎圧迫骨折」「大腿骨近位部骨折(転子部)」がある
- 脆弱性骨折のうち、「脊椎圧迫骨折」「大腿骨近位部骨折(転子部以外)」があり、YAM値が80%以下
- 脆弱骨折がないが、YAM値が70%以下
※YAM/若年成人平均値
骨粗鬆症の治療としては、薬物療法に加えて、食事や運動など生活習慣の改善による骨の強化を並行して行っていくことが重要です。食事や運動については、現在まだ骨粗鬆症と診断されていない方も注意して心がけることをお勧めします。
骨粗鬆症の治療について
主に骨密度の減少を防ぐのが治療の目的となります。その対策については、生活習慣を改善することでも可能です。そのため骨粗鬆症は、「骨の生活習慣病」とも言われています。つまり食事療法や運動療法も欠かせません。
骨粗鬆症との診断を受けたら、生活習慣の改善と併行して薬物療法による治療も行っていきます。それぞれの治療法は以下の通りです。
食事療法
カルシウム・ビタミンD・ビタミンKなど骨に必要不可欠な栄養素をなるべく摂りましょう。他にマグネシウム、ビタミンC、ビタミンBなども必要な栄養素です。
まずカルシウムをしっかり摂ること。カルシウムの1日の摂取目標量は800mg以上です。牛乳100gでカルシウム約100mgなので、乳製品が苦手な人は、豆腐や納豆などの大豆製品、小魚などにもたくさん含まれているので、それらをバランス良く摂るようにしましょう。
またカルシウムの吸収を助けるビタミンDを多くとることも大切です。ビタミンDはイワシの丸干し、サンマ、鮭、干ししいたけなどに多く含まれる他、日光に当たることでも皮膚で作られるので、散歩や窓際で日光に当たるようにしましょう。またホウレン草やブロッコリー、納豆などに含まれるビタミンKは、骨を強くする働きがありますので、摂取を心がけたいものです。しかし、他の病気の合併などにより、気を付けなければいけない食べ物もありますので、医師にご相談ください。
栄養素を多く含む食品
| カルシウム | 牛乳、チーズ、ヨーグルト、スキムミルク、干しエビ、シシヤモ、イワシの丸干し、小松菜、チンゲンサイ、乾燥ヒジキ、生揚げ、木綿豆腐 など |
|---|---|
| ビタミンD | イワシの丸干し、サンマ、カレイ、鮭、しらす干し、干ししいたけ、きくらげ など |
| ビタミンK | 納豆、小松菜、ホウレン草、ブロッコリー、ニラ、キャベツ、干しワカメ など |
運動療法
運動は筋肉の量や質を高めるだけでなく、骨に負荷がかかることで骨を作る細胞が活性化し、骨を強くすることができるため骨密度の低下を防ぐことができます。また筋力がつきバランスがよくなり転倒を防ぐことで、骨折のリスクが減ります。 運動が苦手な方は、いつもより多く歩くことを心がけ、なるべく階段を使用するなど、日常生活の中で運動量を増やすことを心がけましょう。ウォーキングなど適度な運動をすることは、骨粗鬆症の予防になりますが、すでに骨粗鬆症が進行している場合など、転倒や骨折につながってしまう場合もありますので、こちらも医師と十分に相談の末、どのような運動なら大丈夫かを判断し、医師の指示に従って行ってください。
また、日光に当たることによって皮膚でビタミンDが作られます。ビタミンDは食物として摂取するほかに、体の中でもつくられるビタミンなのです。
カルシウムはビタミンDと一緒に摂って、初めて吸収率を高めることができます。
日光の浴びすぎもよくありませんが、適度な日光浴で必要な紫外線を浴びることも骨粗鬆症の治療に効果的です。
薬物療法
当院では個々の患者様に合った治療効果が期待できるお薬を選択致します。
必ず医師や薬剤師の指示通りに服用することが大切です。
薬物療法としては、大きく分けて4つのタイプがあり、以下のようなものがあります。
| 骨の破壊を抑制する薬 | ビスフォスフォネート製剤、SERM製剤、カルシトニン製剤、 抗RANKL抗体製剤、 |
|---|---|
| 骨の形成を促す薬 | 副甲状腺ホルモン製剤 |
| 骨の材料を補う薬 | カルシウム製剤、活性型ビタミンD3製剤、ビタミンK2製剤 |
| 骨の破壊を抑制し、骨の形成を促す薬 | 抗スクレロスチン抗体製剤 |
骨の破壊を抑える薬
ビスホスホネート製剤
-
【特長】
破骨細胞に作用し、過剰な骨吸収を抑えることで、骨密度を増加する作用があり、骨折のリスクを減少させます。腰や背中の痛みを経減するものもあります。 経口剤、注射剤などがあります。服用の仕方として4週間に1回、1週間に1回、1日に1回などがあります。
-
【注意点】
副作用として消化器障害(胃部不快感、便秘など)があります。胃の中に飲食物がある状態だと十分に吸収されないため、起床時の空腹時に服用し、服用後30分程度は横にならず、水以外の飲食を避けることが必要です。また、非常に稀ですが顎骨壊死(あごの骨の炎症など)*、非定型性骨折を起こしたりする可能性があります。
選択的エストロゲン受容体作働薬(SERM)
-
【特長】
SERMは、骨のエストロゲン受容体に選択的に作用し、骨に対してエストロゲンと似た作用で骨吸収を抑制し、骨量の低下を改善する効果をあらわします。骨以外の臓器(乳房や子宮など)には影響を与えません。
-
【注意点】
副作用として更年期症状を悪化させたり、まれに深部静脈血栓症(DVT)で、下腿の静脈に血栓ができ、心筋梗塞や肺梗塞を引き起こしたりする可能性があります。
デノスマブ(抗RANKL抗体製剤)
-
【特長】
破骨細胞の形成や活性化に関わるたんぱく質(RANKリガンド)に作用して、骨吸収を抑制します。骨粗鬆症に伴う骨折のリスクを減少させます。6か月に1回皮下注射するお薬です。
-
【注意点】
手足のふるえ、痙攣、しびれ等の症状を伴う低カルシウム血症があらわれることがあります。低カルシウム血症の予防するためビタミンDやカルシウム製剤を併用するなど注意が必要です。非常に稀ですが顎骨壊死(あごの骨の炎症など)*、非定型性骨折を起こしたりする可能性があります。
カルシトニン製剤
-
【特長】
破骨細胞を抑制し骨量減少を抑える注射薬ですが、強い鎮痛作用も認められています。骨粗鬆症に伴う背中や腰の痛みに対して用いられます。筋肉注射するお薬です。
-
【注意点】
副作用は、顔面紅潮胃腸障害、腹部膨満感、便秘、胸やけ、頭痛などがあります。副作用は、顔面紅潮、悪心などが知られています。
*顎骨壊死、顎骨骨髓炎では、ごく稀に抜歯などの歯科治療時に感染がきっかけであごの骨に炎症が起こり、顎の骨が壊死するケースがあります。この骨の痛みや腫れ、骨が露出する、膿が出る、歯が抜ける、といった症状が現れてきます。
骨の形成を促す薬
テリパラチド(副甲状腺ホルモン製剤)
-
【特長】
骨組織は、「破骨細胞」が古くなった骨を溶かし(骨吸収)、そこに「骨芽細胞」が新しい骨を作って修復する(骨形成)というサイクルを繰り返して、骨の構造や強度を保っています。骨形成促進剤は、骨芽細胞の数を増やし骨形成を促進することで、骨の量を増やし骨を強くして、骨折リスクを減らすことができます。骨密度が非常に低いなど骨折リスクが高い患者さんに適した薬です。皮下注射するお薬ですが、1日1回の自己注射、週2回の自己注射、週1回病院で注射するものがあります。
-
【注意点】
食欲不振、嘔吐、胃炎、口渇、頭痛、めまい、眠気、動悸、倦怠感などがあります。
骨折リスクの高い重症の骨粗鬆症患者さんに適応があります。
骨の材料を補う薬
カルシウム製剤
-
【特長】
カルシウムは骨をつくる主要な成分であり、欠かせないミネラルです。
カルシウム製剤は、体内のカルシウムの不足を補い、歯骨の形成や神経や筋肉の活動などの生理作用に重要な役割を果たします。 -
【注意点】
骨折の危険性が高い場合には、カルシウムだけの治療では十分ではありません。便秘、胸やけ、頭痛、胃腸障害、腹部膨満感などの副作用があります。
活性型ビタミンD3製剤
-
【特長】
食事で摂取したカルシウムの腸管からの吸収を促進させる働きがあります。また、骨形成と骨吸収のバランスも調整し、骨折のリスクを減少します。
-
【注意点】
副作用として高カルシウム血症があります。特にカルシウム剤を併用している場合は注意が必要です。非常に稀ですが、吐き気、下痢、胃部不快感、発疹、むくみなどの症状があらわれる場合があります。
ビタミンK2製剤
-
【特長】
骨形成を促進する作用があり骨折の予防効果が認められています。
-
【注意点】
胃部不快感、悪心・嘔吐、下痢、発疹、頭痛、血圧上昇、浮腫などの症状があらわれる場合があります。血液凝固阻止剤のワルファリンとの併用はしないでください。
骨の破壊を抑制し、骨形成を促す薬
ロモソズマブ(抗スクレロスチン抗体製剤)
-
【特長】
骨形成を促進・骨吸収を抑制する2つの作用を併せもちます。骨密度を増やし、骨折のリスクの減少を起こしにくくします。1か月に1回皮下注射するお薬です。
-
【注意点】
手足のふるえ、痙攣、しびれ等の症状を伴う低カルシウム血症があらわれることがあります。非常に稀ですが顎骨壊死(あごの骨の炎症など)*、非定型性骨折、虚血性心疾患、脳血管障害を起こしたりする可能性があります。